杨永彬医生的科普号
- 精选 “盆腔积液”一定要治疗吗?
纪晓宁 吴婷婷 杨永彬 上海市第一人民医院“医生,盆腔积液可怕吗?严重吗?盆腔积液就是盆腔炎吗?盆腔积液要吃抗生素吗?”绝大多数女性在看到超声报告中的盆腔积液都会发出上述的各种疑问。今天就来简单跟大家聊一聊盆腔积液这个问题。盆腔积液的诊断主要依靠妇科超声检查。超声诊断方式具有操作简便,能够清楚地显示患者的积液部位,能够测量出积液的深度范围,再充分结合患者的病史和声像图像特征,临床医师便可以准确判断出积液的性质和原因,且诊断过程不会给患者造成创伤,被患者广泛接受。正常情况下,盆腔内的积液深度不超过10mm。也就是说,如果盆腔内液体深度在10mm以下,属于正常的生理现象,无需接受特殊治疗。但是如果盆腔积液深度在10mm以上,则需要引起我们的重视,及时诊断、必要时采取治疗。因为较多的盆腔积液往往提示可能存在某种疾病,很多时候会给广大女性的生命健康和生活质量产生较大的影响,因此需要医生对患者进行及时、有效得诊断和治疗。盆腔积液按发生的原因分为生理性盆腔积液(见图一)和病理性盆腔积液(见图二)。生理性盆腔积液——因为盆腔是腹腔在全身最低的部位,当有渗出液或漏出液时都会流至盆腔,从而形成盆腔积液。部分正常女性在月经期或排卵期会有少量血液聚集在盆腔从而形成盆腔积液。这类女性往往没有任何临床症状,不需要特殊治疗积液可以自行消失。因此当碰到少量盆腔积液时,我们完全不必过分紧张,只需要继续观察。病理性盆腔积液——在临床上大部分女性的盆腔积液是由于炎症引起的,是盆腔存在炎性渗出物,病理性盆腔积液最常见的原因是盆腔炎、附件炎或者子宫内膜异位症引起的,少数有可能由结核、肿瘤或者宫外孕破裂、黄体破裂引起。这类女性大部分都有症状,比如下腹痛、下腹坠胀、腰骶部酸痛、月经失调、白带增多等。值得一提的是,除了妇科疾病,当患者出现肾衰、肝硬化、慢性心功能不全等心、肝、肾疾病时,也可能出现盆腔积液的情况。这时候就需要医生进行正确的判断,积极治疗患者的原发疾病。必须强调一点,超声描述中盆腔积液的特点只能给予我们临床医生一定的提示,我们必须充分结合患者的病史特点及体格检查等对患者的病情进行正确的判断。下面跟大家简单介绍一下各类疾病引起盆腔积液的超声影像表现:1、宫外孕破裂:子宫旁发现混合性包块,包块周围可见不规则液性暗区,透声差,出血量不同时积液量可能为大、中、小不等。2、盆腔炎性渗出:宫旁积液量增多,透声差,有时伴有絮状高回声漂浮。3、黄体破裂:一侧卵巢增大,边缘可发现裂口样改变,暗区透声欠佳。4、结核性包裹性积液:暗区透声尚可,暗区可见絮带状强回声源浮,输卵管或子宫包裹在液性暗区中,盆腔积液量增多。5、巧克力囊肿破裂:附件区内可见弱光点回声,内壁粗糙、表面不光滑、伴不规则液性暗区,透声差。6、盆腔脓肿:可发现边界模糊,有包裹现象,一侧或双侧附件区或宫后方发现多量液性暗区或不规则混合性低回声团。 7、正常排卵:未在双侧或子宫附件区发现异常,透声良好,子宫直肠凹陷处可发现少量液性暗区。那么如果出现了盆腔积液,应该怎么治疗呢?首先,如果有明确原发疾病的盆腔积液需要积极治疗原发病,其次,可以选择药物治疗(比如抗生素)、物理治疗、中医治疗或其他治疗等。严重的盆腔积液可能伴有休克时,甚至可能选择手术治疗。盆腔积液是妇科临床上非常常见的一种临床表现,近年来,随着妇科超声的普及以及超声诊断水平的提高,盆腔积液的发现率逐年递增。但是并不是所有盆腔积液都需要治疗的,少量盆腔积液完全可以继续观察。当积液量较多或者超声影像中显示积液透声差时,则需要引起临床医生的重视。介于很多盆腔积液患者的早期症状不明显,或有轻微症状,不容易被发现,往往会导致最佳的治疗时机被延误。运用妇科超声诊断盆腔积液可获得较好的效果,诊断准确率相对较高,同时可以明确盆腔疾病的具体类型,以方便制定治疗方案,提升患者的生存质量。(文中卡通图片来自于互联网)
杨永彬 主任医师 上海市第一人民医院(北部) 妇产科2014人已读 - 精选 从新冠病毒引发的思考——浅谈新冠病毒感染与HPV感染
从新冠病毒引发的思考 ——浅谈新冠病毒与HPV病毒近来,新型冠状病毒肺炎(COVID-19)疫情使全民接受了一场传染病救治和防控的“公开课”,在全国人民的共同努力下,我国新冠肺炎疫情形势日趋好转,各企业也逐渐迎来复工的浪潮。新冠病毒的高感染率令人惴惴不安,我们在回顾新冠病毒的同时,来介绍另外一个困扰广大女性的、感染率很高的病毒——人乳头瘤病毒(HPV)。HPV在妇科是一种十分常见的病毒,有70%~80%的女性一生中至少感染过一次HPV,在宫颈病变以及宫颈癌的发生发展中,都有它的参与。1.同样都是病毒,两者有区别吗?有区别,HPV病毒是一种DNA病毒,而新冠病毒属于RNA病毒。一般而言,与DNA病毒相比,RNA病毒更加容易导致疾病,更容易突变,因此种类更多,更难研制有效疫苗,难以预防;但RNA病毒的抵抗力普遍比DNA病毒弱,治愈也相对更容易。新冠病毒:作为单链RNA病毒,其分子结构不稳定,易产生突变,但目前没有任何证据可断定,新冠病毒的致病性、传染性、传播力会因这些突变而有所分别,但是突变会增加对于药物及疫苗研制的困难。HPV病毒:为双链环状DNA病毒,结构较新冠病毒稳定,虽也存在着一定的变异,但其变异的频率远低于RNA病毒2.两种病毒的致病情况如何?新冠病毒:所有人群对新冠病毒都易感,病毒侵入体内感染肺部支气管及肺泡,并引发一连串多器官扩散和病变,以发热为主要临床表现,可合并轻度的干咳、乏力、呼吸不畅、腹泻等症状,严重者病情进展迅速,数日内可出现呼吸困难导致死亡。HPV病毒:根据致癌风险的大小,HPV 分为低危型和高危型两大类,低危型主要包括 HPV6、11、42、43、44、61 等,常导致尖锐湿疣等良性病变。高危型主要包括 HPV16、18、31、33、35、52、58 等,多导致宫颈癌前病变和宫颈癌等。3.这种两种病毒都是怎么传播的,一样可怕吗?新冠病毒:传染源包括患者、处在潜伏期的感染者、携带者以及受感染的动物等。以飞沫传播、接触传播为主,存在气溶胶传播可能。由于在粪便及尿中分离到新冠病毒,应注意粪便及尿液对环境污染造成气溶胶或接触传播。HPV病毒:传染源为HPV患者和携带者。主要为性传播及密切接触传播。HPV病毒到达宿主皮肤和黏膜上皮细胞,通过微小裂伤而进入细胞内,停留在感染部位的上皮细胞核内复制并转录,但不进入血液循环。复制的病毒颗粒破坏细胞后又逐渐感染邻近的细胞,使越来越多的细胞被HPV感染。4.怎样才能知道自己有没有被感染?新冠病毒:若出现疑似症状或有相关流行病史,采集痰液、咽拭子等呼吸道标本进行病毒核酸基因检测,或呼吸道标本、血液标本病毒基因测序,若结果呈阳性,则可作出病原学诊断;若血清学检测出特异性抗体,也可做出诊断。HPV病毒:目前妇科主要取宫颈脱落细胞(宫颈刮片)进行HPV检测,目前主要有PCR技术、DNA测序等;血清学方法对HPV的检测尚无大规模临床应用。5.进行病毒检测一定能检测到吗?病毒检测均会存在一定的假阴性,任何病毒的核酸检出率都很难达到百分百,病毒检测试剂盒研发需要十几种关键化学原材料,这些材料的来源及生产厂家的不同都会影响到核酸检测试剂的准确度;此外,新冠病毒及HPV病毒均需要看诊医生人为取样,取样过程的不规范或误差也会造成检测结果不准确。6.感染后是否容易治愈,病毒会在体内长期存在吗?我们日常接触的病原体,大都是细菌和病毒。细菌可以独立生存,病毒不同,进入人体后需要侵入细胞后,借助细胞加工遗传物质和蛋白,破坏细胞或者繁衍下一代,所以在病毒感染的治疗中,探索针对性的治疗和预防药物比较困难,目前这两种病毒,都没有针对其治疗的特效药。新冠病毒:根据现有数据,尚无明确证据证明其可以长期存在于人体,但也有治愈患者出院后复测核酸阳性的病例,目前的治愈率高达95%以上。HPV病毒:有研究报道女性一生中感染HPV的风险是70%~80%,但大部分的 HPV 感染都是暂时性的,会在一定时间内自行消退,感染的平均持续时间为8~12个月,但也有少部分高危型HPV持续感染的女性会逐步发展成宫颈癌前病变甚至宫颈癌。7.平时该作何预防?新冠病毒:对紫外线和热敏感,在56℃条件下,30分钟就能杀灭病毒;含氯消毒剂、酒精、碘类、过氧化物类等多种消毒剂也可有效灭活该病毒。所以,在目前缺乏有效疫苗预防新冠病毒感染的情况下,加强个人防护措施,比如在人流密集的场所配戴口罩,注意个人卫生(勤洗手)、环境消毒等措施可有效降低新冠病毒感染的风险。HPV病毒:目前已有HPV疫苗可以预防HPV感染,但是,强身健体、洁身自好,养成良好的个人卫生习惯也是预防HPV感染环节中重要的一环。
杨永彬 主任医师 上海市第一人民医院(北部) 妇产科1.7万人已读 - 子宫内膜异位症与不孕:了解这种常见妇科疾病对生育力的影响
子宫内膜异位症是一种常见的妇科疾病,其特点是子宫内膜组织异位生长在子宫腔以外的部位。这种疾病不仅会导致慢性盆腔疼痛、痛经等症状,还可能对女性的生育力产生负面影响。近年来,越来越多的研究关注子宫内膜异位症与不孕之间的关系,试图揭示其潜在的病理机制。一、子宫内膜异位症影响生育力的机制子宫内膜异位症可通过多种机制干扰女性生育力,主要包括:盆腔粘连:深部浸润性子宫内膜异位症(DIE)患者常并发盆腔粘连,可破坏盆腔解剖结构,干扰卵子释放或阻碍输卵管摄取和运输卵子。慢性盆腔炎症:子宫内膜异位症患者的腹膜液和病灶中细胞因子、生长因子、前列腺素和活性氧水平升高,这些物质可干扰排卵、卵子摄取、精子功能、配子受精和胚胎迁移。此外,腹膜巨噬细胞数量增加且功能紊乱,产生促炎介质的能力增强,加剧盆腔炎症并促进其他免疫细胞募集。卵巢损伤:子宫内膜异位症可引起卵巢损伤,特别是存在卵巢子宫内膜异位囊肿时。囊肿周围组织受活性氧物质渗透和蛋白水解物质降解,正常卵巢皮质组织被纤维组织取代,皮质特异性基质减少,继而出现卵泡丢失和卵巢内血管损伤。子宫内膜容受性异常:子宫内膜异位症患者子宫内膜存在多种分子异常,可能导致内膜容受性缺陷,从而阻碍胚胎植入。二、子宫内膜异位症对辅助生殖结局的影响尽管辅助生殖技术可以克服上述某些不利因素,但子宫内膜异位症患者在辅助生殖技术周期中仍可能面临卵巢反应不佳和获卵数量减少等挑战。最新的研究报道:活产率:与对照组相比,子宫内膜异位症患者接受体外受精(IVF)/卵胞浆内单精子注射(ICSI)后的活产率降低15%。然而,亚组分析未发现早期和晚期子宫内膜异位症患者活产率的显著差异,卵巢子宫内膜异位囊肿患者与对照组相比也无显著差异。流产风险:按疾病分期(I-II期和III-IV期)分层时,子宫内膜异位症患者流产风险略有增加,但按卵巢子宫内膜异位囊肿分组时未见显著差异。总的来说,多数荟萃分析未发现子宫内膜异位症女性异位妊娠、妊娠期糖尿病、低出生体重和阴道手术分娩风险增加。妊娠期高血压和先兆子痫风险略有增加;此外,子宫内膜异位症对辅助生殖结局的不利影响相对有限。三、子宫内膜异位症对妊娠过程的影响除了对生育力的直接影响外,子宫内膜异位症还可能通过影响妊娠过程而间接导致不良妊娠结局。研究表明,妊娠早期的紊乱可持续影响整个妊娠过程:延迟植入:超出内膜容受期的延迟植入可导致胚胎错位(如前置胎盘和/或植入胎盘),或胎盘功能不全(如宫内生长受限和/或子痫前期)。蜕膜过早衰老:可导致早产和胎儿死亡。滋养层侵入不良:滋养细胞侵入蜕膜和/或血管不良会导致子痫前期。Meta分析显示,子宫内膜异位症与前置胎盘密切相关,尤其是DIE患者。相应地,子宫内膜异位症与植入胎盘的关联也较为可靠。尽管罕见,但重度出血是另一种与DIE相关的危及生命的并发症。四、临床启示与展望综上所述,子宫内膜异位症可通过多种机制影响女性生育力,包括解剖结构破坏、炎症反应、卵巢和子宫内膜损伤等。尽管辅助生殖技术可在一定程度上克服这些不利因素,但子宫内膜异位症患者的妊娠结局仍面临诸多风险,尤其是重度和DIE患者。因此,需要对这些患者提供针对性的孕前咨询,告知相关风险并制定个体化的治疗方案。未来还需开展更多高质量研究,进一步阐明子宫内膜异位症的发病机制,为改善患者生育力和妊娠结局提供新的策略。参考文献:Associationofendometriosisandadenomyosiswithpregnancyandinfertility.FertilSteril.2023;119(5):727-740.图片来源:https://www.totalfertility.co.uk/endometriosis/
 张稼闻 主治医师 上海市第一人民医院(南部) 辅助生殖医学科61人已读
张稼闻 主治医师 上海市第一人民医院(南部) 辅助生殖医学科61人已读 - 医学科普 宫颈癌与hpv疫苗
HPV是一种存在于自然界中的DNA病毒,有200多种亚型,包括低危型和高危型。其中,只有持续的高危型HPV感染才可能导致宫颈上皮内瘤变甚至宫颈癌。高危型有15种类型,分别是:HPV16、18、31、33、35、39、45、51、52、53、56、58、59、66、68型,记住,约70%的宫颈癌与HPV16或HPV18型相关。接种HPV疫苗可以预防约70%—90%的宫颈癌。目前,在国内上市的HPV疫苗包括二价、四价及九价疫苗,分别针对不同类型的高危HPV病毒。 那么这些疫苗的区别是什么,又该如何选择呢? 进口四价HPV疫苗是最早上市的疫苗,包含对HPV类型16和18的免疫原,以及对HPV类型6和11的免疫原。这种疫苗可以预防HPV16/18导致的约69%子宫颈癌以及HPV6/11导致的尖锐湿疣。 进口二价HPV疫苗(专利佐剂系统)相较于进口四价,可诱导更高更持久的抗体水平,根据2014版世卫组织的文件,进口二价HPV疫苗针对14种高危致癌型HPV总体保护效力(对宫颈癌的总体保护效力)为93.2%。2024年最新苏格兰真实世界研究再次证实希瑞适对所有宫颈癌具有卓越的保护效果。接种10年后,对12-13岁常规接种人群所有宫颈癌的保护效果为100%,全程接种希瑞适,无论接种年龄及接种时是否感染,宫颈癌发病率较未接种人群下降78.5%。 进口九价HPV疫苗是目前覆盖最多型别的HPV疫苗,可预防约92%的宫颈癌,可预防HPV16、18、31、33、45、52、58等高危致癌型别以及HPV6、11这两种能导致尖锐湿疣的低危型别。 近两年,国产也上市了两种二价疫苗,分别是2019年上市的二价HPV疫苗,该疫苗目前公布了长达5.5年的预防年限;2022年上市的二价HPV疫苗,该疫苗暂未公布保护相关数据。 对于HPV疫苗,我们提倡尽早接种,尽早保护,获益更多。尤其是目前国内将九价疫苗的接种年龄放开至9-45岁,我们提倡每一位适龄人群都应该尽早接种HPV疫苗。
杨永彬 主任医师 上海市第一人民医院(北部) 妇产科79人已读 - 直播回放 宫颈HPV病毒感染的随访与管理
直播时间:2022年04月11日09:26主讲人:杨永彬副主任医师上海市第一人民医院(北部)妇产科
 杨永彬 主任医师 上海市第一人民医院(北部) 妇产科3682人已读
杨永彬 主任医师 上海市第一人民医院(北部) 妇产科3682人已读 - 医学科普 关于人乳头状瘤病毒HPV若干新问题的解答
随着HPV疫苗在中国上市,人乳头瘤病毒(humanpapillovirus,HPV)也逐渐成为大家谈论的焦点,网络上也出现了很多关于HPV的科普,我们近期汇总有些患者想迫切知道的,但是在网上没法找到答案的问题,查阅了相关资料,希望能够给大家解除一些困惑,如果大家还有什么其他困惑,也欢迎大家评论留言,我们会尽可能给大家回复。什么是HPV?HPV是humanpapillovirus的简称,即人乳头瘤病毒。根据病毒核苷酸序列不同,现已发现的HPV有200余型,不同型HPV致病性也有所不同。HPV感染主要引起人类表皮和黏膜的增生性病变。在我国女性HPV的感染率约为16%,60-70%的女性在一生中都感染过HPV,30岁以下的年轻女性感染率更是可以高达90%,其中高危型感染率可达40%[1]。HPV的感染,主要通过“皮肤-HPV感染的皮肤”、“粘膜-HPV感染的粘膜”接触传染,也可以通过间接接触传染,性传播是其主要的传播方式,男女均可受到感染,同时成为病毒携带者、传播者、感染者。初次性生活早、性伴侣多、与高危人群性接触等感染HPV的风险大。感染HPV进而发生肿瘤与HPV的型别、个体是否抽烟、免疫状态(抑制)、接受放射线等有直接关系。HPV转阴后是不是就对这个亚型产生了抗体?HPV感染之后转阴了,身体内是会产生抗体的。病毒转阴指的是做HPV检测的时候,检测不到所感染的这一个亚型的病毒,但是并不代表体内不存在针对这个亚型的抗体。因为70~80%的女性都有一过性的HPV感染,当机体的免疫力增强的时候,超过80%的感染可在6-12个月内被机体清除[2],另外HPV的感染主要和多个性伴侣以及在不洁性生活、体内免疫力低的状况下有关系,持续的HPV感染超过10年以上就有诱发宫颈癌的可能,所以说感染了HPV就要及时了解是否存在病变。感染了HPV某个亚型后是否对这个亚型有保护作用?这个保护作用持续多久?感染了HPV某个亚型后,会对这个亚型产生一定的保护作用。而这个保护持续时间是与个体差异和不同亚型相关联的。病毒主要靠个体的免疫系统识别并清除。高危型HPV感染的清除时间约为8-24个月,低危型HPV感染的清除时间约为5-6个月。感染HPV后一年约有80%的个体可以将病毒清除,两年病毒转阴率为91%,感染后对同型HPV病毒有一定的免疫力,少部分对其他型有一定程度的免疫保护[2]。干扰素对于清除HPV病毒有辅助作用。九价疫苗一针难求,二价疫苗是否值得选择?感染HPV以后,可能会导致宫颈癌,建议女性在没有性生活,甚至更年轻的时候,就接种HPV疫苗,如二价疫苗、四价疫苗或者九价疫苗。将近80%的宫颈癌都是由于HPV16和18引起的,二价疫苗可以预防这两种HPV感染,即可以预防70%~80%的宫颈癌,最新发表的HPV疫苗真实世界研究数据显示,AS04-HPV-16/18(Cervarix,GSK)疫苗对HPV31/45/52感染也起到一定预防作用[3]。病毒转阴后才可以打疫苗?不转阴就可以打疫苗?某个亚型转阴后,是不是打疫苗,对这个亚型是否还有作用?无论是否存在HPV感染或宫颈细胞学异常,适龄女性都可以接种HPV疫苗。HPV自然感染所产生的抗体难以预防相同型别HPV再感染[2]。然而HPV疫苗对再感染(一过性或持续感染)的女性具有显著保护效力。对于有HPV既往感染证据且在推荐年龄范围内的个体,仍然推荐接种疫苗,因为其对未感染的HPV病毒仍有防护作用,当然这个亚型是存在于疫苗保护范围内的。感染过HPV转阴之后可以打疫苗,也能起到预防宫颈癌的作用。绝大多数的女性都可能出现一过性的感染HPV,而病毒转阴提示人体抵抗力增强已经清除病毒,但是后续依然可能重新被感染其他亚型的病毒,所以打疫苗能预防。而且HPV分很多亚型,即便感染过HPV,此时接种疫苗仍然可以产生相应的保护性抗体,起预防其他亚型HPV感染的作用。如何正确预防HPV感染?在门诊我们遇见很多HPV感染患者非常焦虑,更甚者服用抗抑郁药物。在此,我们要科学的对待HPV,HPV感染很常见,感染并不可怕,绝大多数感染是一过性的,感染了HPV不等于就得了宫颈癌,也不等于一定会得宫颈癌!只有持续HPV感染才会是宫颈癌的高危人群,感染HPV病毒的女性朋友定期到医院的妇科门诊进行宫颈细胞学检查、HPV病毒筛查。感染HPV后,健全的免疫系统对HPV的清除起至关重要的作用!锻炼身体、均衡饮食、规律作息、放松心情都能起到调整免疫系统的作用。维护正常的阴道微生态环境有利于HPV的清除,要积极治疗阴道炎症,建议使用避孕套可以预防阴道炎(避孕套虽然不能百分之百预防病毒,但是可以降低HPV感染风险)从感染HPV到发展为宫颈癌是个漫长的过程,要知道从HPV感染、到宫颈细胞学检查异常、到宫颈癌前病变都有相应的处理措施,每个环节都有足够的时间干预、阻止宫颈癌的发生。参考文献:【1】马玲-HPV感染,名医在线2018-02-25 16:14【2】中华医学会妇科肿瘤学分会,中国优生科学协会阴道镜和宫颈病理学分会。人乳头瘤病毒疫苗临床应用中国专家共识。现代妇产科进展,2021,30(2)81-91.【3】中华预防医学会疫苗与免疫分会。子宫颈癌等人乳头瘤病毒相关疾病免疫预防。中华预防医学杂志,2019,53(8):761-803.【4】Feng-CaiZhu,Shang-YingHu,YingHong,etal.Efficacy,immunogenicityandsafetyoftheAS04-HPV-16/18vaccineChinesewomenaged18-25years:End-of-studyresultsfromaphaseII/III,randomised,controlledtrial.CancerMed.2019,8(14):6195-6211. 作者:李新娥杨永彬
 杨永彬 主任医师 上海市第一人民医院(北部) 妇产科2949人已读
杨永彬 主任医师 上海市第一人民医院(北部) 妇产科2949人已读 - 精选 你还在为“宫颈炎症”而困扰吗?TCT提示有宫颈炎需要治疗吗?
提到妇科炎症,很多女性朋友都不陌生,但是提到宫颈炎,可能就会想到“宫颈糜烂”,可能会癌变之类的问题,容易担心、焦虑。那么到底什么是宫颈炎呢?下面给大家科普一下。宫颈炎:顾名思义,就是子宫颈的炎症,主要累及宫颈管内腺体的柱状上皮,也可累及宫颈阴道部的鳞状上皮,是常见的妇科炎症之一,有性生活的90%的女性都会发生这种炎症。那么宫颈炎是怎么引起的?宫颈炎作为常见的妇科炎症,感染性和非感染性因素均可引起。而急性宫颈炎常由感染引起,慢性宫颈炎多是非感染原因所致。在感染因素中,最常见的是沙眼衣原体和淋病奈瑟菌,其次是单纯疱疹病毒和阴道毛滴虫。此外,细菌性阴道病(BV)和A组链球菌,还有一些其他病原体(细菌、病毒、真菌或寄生虫)也可导致宫颈炎。但是没有证据表明导致宫颈癌的“罪魁祸首”人乳头瘤病毒(HPV)感染会引起宫颈炎症!而慢性宫颈炎症可由急性炎症迁延而来,也可能是病原体持续感染所致。不洁性生活、雌激素水平下降、阴道异物长期刺激、流产、分娩、阴道手术损伤宫颈后继发感染、化学刺激(乳胶制品、阴道洗剂、杀精剂或避孕膏等)均可引起慢性宫颈炎。而且有些研究表明频繁阴道冲洗和细菌性阴道病是潜在的病因哦! 宫颈炎有哪些具体表现?首先,最常见的就是白带增多,或者白带变黄,有异味,有时可带有血丝,也可有接触性出血。偶而还会有外阴瘙痒不适。其次就是小腹或腰骶部疼痛,在月经期、排便时加重,也可有性交痛。然后还会出现尿痛,尿频或排尿困难,甚至血尿。最后,还有一些其他症状 ,比如部分患者可出现月经不调、痛经、盆腔沉重感等。那么宫颈炎会变成宫颈癌吗?单纯的宫颈炎不会癌变!但是反复发生宫颈炎,破坏宫颈的免疫力和抗菌能力,会一定程度增加人乳头瘤病毒(HPV)感染的风险,而持续的人乳头瘤病毒(HPV)感染则会引起宫颈癌变。宫颈癌筛查的TCT、LCT、巴氏涂片等报告或活检病理显示宫颈炎?该怎么办? 首先,这些检查是宫颈癌细胞学检查技术,目的是用于检查宫颈脱落的细胞中有没有异常细胞,便于早期发现宫颈癌前病变。其次,有些这种报告会显示有轻,中或重度炎症。轻度炎症即显微镜下观察到的中性粒细胞数量为5~15个/视野或者炎症细胞<50%;中度炎症:16~30个/视野;或者炎症细胞数为50%-75%;重度炎症:>30个/视野或者炎症细胞>75%。对于这种细胞学检查显示的炎症,最新研究有表明:严重炎症可能是细胞学异常的高危因素,炎症的严重程度与细胞学异常呈正相关。对于重度炎症,细胞学异常的发生率增加了12.598倍。因此,对于此类炎症的治疗原则是:轻度和中度炎症:若没有合并病原体感染和明显临床表现时,不需要干预和治疗。而对于重度炎症:要根据医生肉眼评估的炎症严重程度以及是否合并有衣原体,支原体,细菌等感染,定期随访和定期检查,并且应该积极治疗。同时,部分女性阴道镜活检报告也显示慢性炎症,所谓慢性炎症即:活检组织中的细胞主要是巨噬细胞、淋巴细胞和浆细胞浸润,而没有异常细胞,这说明宫颈没有癌前病变,若没有炎症的明显症状和不适,同样不需要干预和治疗。总之,对于宫颈细胞学及阴道镜宫颈活检报告来说,最主要的关注点是看宫颈是否发生了上皮内瘤变,也就是宫颈病变或癌变,至于炎症的提示,意义不大。那宫颈炎症怎么治疗呢?首先对于不知道哪种病原体感染的情况,可以经验性抗生素治疗,而对于明确病原体感染的,则选择针对病原体的抗生素。其次就是若病原体为沙眼衣原体及淋病奈瑟菌,性伴侣也要进行相应的检查和治疗哦!同时,有些妇女朋友可能有反复的白带异常或者同房出血,反复出现宫颈重度糜烂等长期的不适困扰,可以在咨询专业医生,排除子宫颈上皮内瘤变和子宫颈癌后试用物理治疗啦,比如电熨、激光、冷冻、微波红外线、局部锥切等方法。撰稿人:马明军杨永彬
 杨永彬 主任医师 上海市第一人民医院(北部) 妇产科3857人已读
杨永彬 主任医师 上海市第一人民医院(北部) 妇产科3857人已读 - 精选 避孕套可以预防HPV吗?
研究发现,宫颈癌的发生与HPV持续感染密不可分。随着宫颈癌发病率增高和年轻化趋势,人们对HPV感染愈发重视。 HPV感染大多通过性传播,可导致肛门生殖器疣、宫颈癌、阴茎癌和口咽癌等。多数性活跃人群中某个时段可能感染HPV,很多是一过性的,通过自身免疫力可清除,但当机体免疫力低或持续的外来感染会成为宫颈癌高危人群。 疫苗接种是HPV感染的初级预防方法,但它有年龄限制,且目前普遍率低。 使用避孕套可以减少宫颈病变风险。这是因为:1.减少HPV感染和再感染,使免疫系统能够修复宫颈病变。2.精液中含有一些免疫抑制的物质,它的缺乏可能有益于细胞免疫反应[1]。3.用于避孕套的乳胶是一种异物,可增强细胞免疫反应。 但是避孕套的保护作用并不绝对,感染扩展到不受避孕套保护的区域或难以持续使用都会减弱保护作用。 尽管如此,使用避孕套后,女性HPV感染率降低70%;宫颈癌患病风险降低80%[2];已患有CIN女性使用安全套2年后CIN疾病的清除率提高20%[3]。 综上所述,避孕套虽不能完全避免HPV,但能明显降低HPV感染和宫颈病变发生风险,所以建议没有生育要求的女性,督促性伴侣在性生活时全程使用避孕套。 参考文献 [1] Wang X, Zhuang J, Wu K, Xu R, Li M, Lu Y. Human semen: The biological biasis of sexual behaviour to promote human papillomavirus infection and cervical cancer. Med Hypotheses. 2010;74(6):1015–6 [2] Kim J,Kim BK,Lee CH,et al. Human papillomavirus genotypes and cofactors causing cervical intraepithelial neoplasia and cervical cancer in Korean women. Int J Gynecol Cancer.2012;22:1570–1576. [3] Munk AC,Ovestad IT,Gudlaugsson E,et al. Consistent condom use increases spontaneous regression in high-risk non-HPV16 but not in HPV16 CIN2-3 lesions, a prospective population-based cohort study. Infect Agent Cancer.2012;7:30 作者:苏凌云 杨永彬
 杨永彬 主任医师 上海市第一人民医院(北部) 妇产科3585人已读
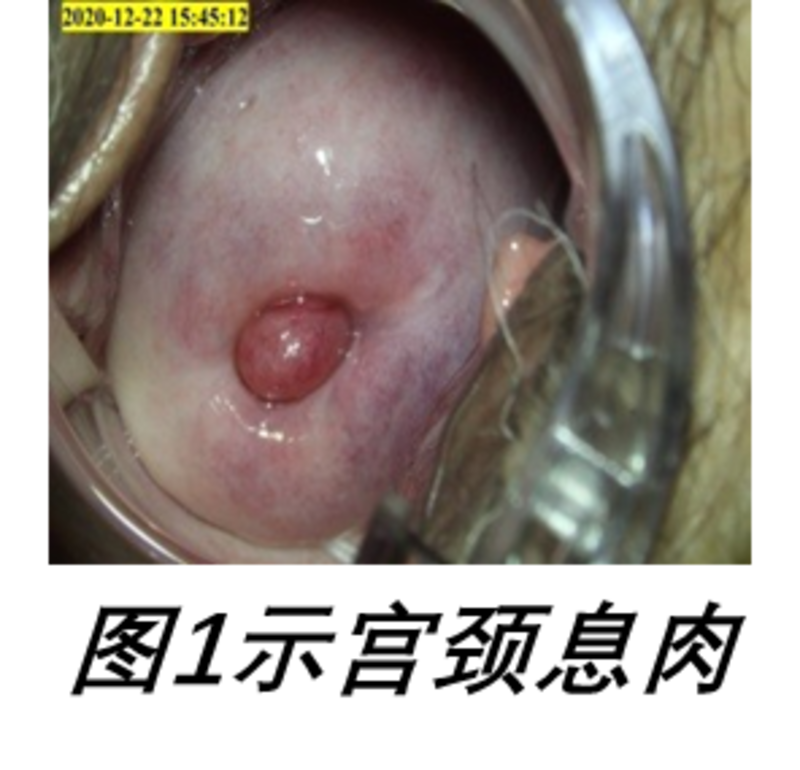
杨永彬 主任医师 上海市第一人民医院(北部) 妇产科3585人已读 - 医学科普 怀孕期间“宫颈息肉”需要摘除吗?
首先,让我们了解一下什么是宫颈息肉? 宫颈息肉( cervical polyps) 是指子宫颈管腺体与间质出现局限性增生,导致宫颈外口有赘生物出现,多见于已婚妇女,是慢性宫颈炎表现的一种,除非息肉较大,较小的息肉可无任何症状。目前宫颈息肉的病因还不明确,可能与炎症、内分泌紊乱等因素有关。但是对于孕妈妈来说,“宫颈息肉”并没有那么简单,还有一种特殊的“蜕膜息肉”困扰着大家。与宫颈息肉不同,蜕膜息肉( decidual polyps)是孕早期子宫峡部内膜蜕膜组织局部生长所致,很容易被误认为是宫颈息肉。多见于孕妇,也可见于非孕期但长期接受孕激素治疗者,可能与高孕激素有关。近年来,由于大量使用孕激素的辅助生殖患者增多,宫颈息肉的患者也有增多迹象。 那么,妊娠期妇女合并宫颈或蜕膜息肉会有什么症状呢? 对于大部分孕妇来说,由于息肉的大小、位置、性质、类型不同,有些患者整个孕期没有明显症状,有些可能会表现为阴道反复淋漓出血,同时伴有分泌物增多、异味、外阴瘙痒等症状。 在妊娠期间,要怎样鉴别宫颈口外的息肉是宫颈息肉还是蜕膜息肉呢? 由于息肉位于阴道内,患者没法自己进行鉴别,需要妇产科医生进行阴道检查来判断。宫颈炎性息肉多呈长扁圆形、表面光滑、色红,蒂部多来源于颈管或峡部,活动度一般较大,触之较易出血。当合并妊娠时,息肉可呈暗紫色。蜕膜息肉与宫颈息肉相比质地更加糟脆,更易发生接触性出血,息肉表面常见脓苔覆盖,孕期超声可提示蜕膜息肉自宫腔向下延伸,贯穿宫颈管(如图4),这是与宫颈息肉不同的影像特点。对于临床经验丰富的妇产科医生来说,这些不具有特异性的体征可能对鉴别息肉的性质有所帮助,但是诊断最终需要病理结果明确。 所以,怀孕期间发现“宫颈息肉”需要摘除吗? 首先,我们要辨别该“宫颈息肉”的性质,是恶性还是良性?如果为恶性宫颈息肉,肯定是要早发现、早手术、早治疗,但宫颈息肉恶变的可能性不到1%[1]。那么,如果是良性息肉,我们要怎么处理呢?是不是发现的同时就要摘掉它呢? 不管妊娠期发现的良性息肉为单纯的宫颈息肉还是特殊的蜕膜息肉,若息肉小,孕期没有任何不适症状,可以门诊随访,以保守治疗为主。但是如果息肉较大、或者伴有阴道反复出血者,如不及时处理,极易导致孕妇贫血、感染性流产、早产等严重后果,应予以重视。有研究[2]发现如果是单纯的宫颈息肉,引发反复阴道出血时,在早中孕期行宫颈息肉摘除术并不增加流产和早产风险,也能降低绒毛膜羊膜炎发生率。但是如果该息肉为蜕膜息肉,那么就要慎重评估后再做决定,因为也有相关研究[3]发现妊娠期蜕膜息肉摘除术比宫颈息肉摘除术后流产、早产的发生率均增加。 所以,对于妊娠合并蜕膜息肉,引起反复阴道出血时我们该如何抉择?是选择手术治疗还是保守治疗呢?有研究[4]认为如果有反复阴道流血、息肉大(≥3cm)、息肉表面有脓苔这三项感染高危因素单独或同时存在时,会导致宫内发生感染的机率风险增高,建议手术切除蜕膜息肉,但是同期并没有很好的对照研究来评估保守治疗的结局。该研究[4]也指出妊娠合并蜕膜息肉患者术后不良妊娠结局的发生主要与感染有关,在术前术后都应该重视宫颈分泌物培养的结果及围手术期抗生素的应用,可提高手术安全性。 总之,蜕膜息肉由于生长方式及环境的特殊性,增加了流产风险,但手术切除也可能带来风险,对于蜕膜息肉的最佳处理方案,需要进一步的前瞻性病例对照研究。 参考文献: [1]引用第九版妇产科学教科书。 [2] 孟瑜 ,吴丹吟等( 上海交通大学医学院附属国际和平妇幼保健院宫颈科 ,上海 200030). 中国临床医生杂志2019年第47卷第1期. [3]MayumiTokunaka,JunichiHasegawa,TomohiroOba,etal.Decidualpolypsareassociatedwithpretermdelivery in cases of attempted uterinecervical polypectomy during the first and second trimester[J]. J Matern Fetal Neonatal Med ,2015,28(9)颐1061- 1063. [4] 李嘉杨艳** 等( 北京大学第三医院妇产科生殖医学中心国家妇产疾病临床医学研究中心,北京 100191). 中国微创外科杂志2018年8月第18卷第8期ChinJMinInvSurg,August2018, Vol.18.No.8 作者:陈润梅 杨永彬
 杨永彬 主任医师 上海市第一人民医院(北部) 妇产科3680人已读
杨永彬 主任医师 上海市第一人民医院(北部) 妇产科3680人已读 - 论文精选 排卵障碍的异常子宫出血的患者,用复方短效口服避孕药调整月经周期时,如果有出血该如何诊治?
复方短效口服避孕药中,避孕作用主要是以孕激素为主的。孕激素可以抑制LH、抑制排卵。使宫颈黏液变黏稠。抑制子宫内膜生长。雌激素起辅助作用,可以抑制FSH、协同抑制排卵、支持子宫内膜,防止孕激素突破性出血、通过增加孕激素受体来增加孕激素的活性。也就是说,在复方口服避孕药中,孕激素是绝对主角,雌激素是配角。 无排卵性异常子宫出血(AUB-O 型)治疗分两步走∶ 第一步为止血。第二步为调整月经周期。在第一步止血中如果使用复方短效口服避孕药止血,开始1片q8h,血止后维持 3日,按照每 3天 1/3 量递减方式,最后维持量1片最少口服21 天。一般维持至血色素正常后才能停药。如果在减量过程中出血,我们需要返回到前次减量时的剂量,比如我们在使用 1 片 q12h时出血,我们需要返回到1片 q8h,待血止3 天后再减至 1片q12h,再按照减量原则继续使用避孕药一直用到血色素升至正常后停药。 目前使用的避孕药为复方短效口服避孕药,有 1/5 的人在使用的前几个月可以出现不规则出血。如果使用 COC 在第二步调整月经周期时出血,我们首先要了解其出血的原理。短效口服避孕药是雌激素和孕激素的复方制剂,它所含的雌孕激素都是非常高效的,但是避孕药是以孕激素活性为主的,所以我们也可以把避孕药看作高效的孕激素。在使用避孕药时不规则出血∶早期是因为子宫内膜由厚变薄时导致的出血。长期使用时不规则出血是因为避孕药以孕激素活性为主,可使子宫内膜过度的萎缩(可以使腺体萎缩、间质蜕膜化),雌激素不能维持子宫内膜的完整性,雌孕激素比例失调,导致的孕激素突破性出血。此时需要补充雌激素止血,而不是加大避孕药剂量止血(因为既然考虑为孕激素突破性出血,如果加大复方口服避孕药的剂量则会使子宫内膜更加萎缩)。 如果使用复方短效口服避孕药时少量出血,嘱患者继续服完此周期,暂观察。如果为服药的后半期,出血比较多时,可停药撤血。一般使用避孕药 3~6 个月后,服药期间基本上就不会出现不规则出血了。
杨永彬 主任医师 上海市第一人民医院(北部) 妇产科1502人已读






